PATOLOGÍA ARTICULAR
ARTICULACIONES
Las articulaciones permiten el movimiento y dan estabilidad mecánica, se clasifican en sólidas (sinartrosis)→ dan integridad estructural y permiten movilidad mínima y con
cavidad (sinoviales)→ permiten una gran amplitud de movimiento. Las membranas sinoviales presentan sinoviocitos A (macrófagos especializados en la actividad fagocítica)
y sinoviocitos B (similares a los fibroblastos que sintetizan ácido hialurónico y proteínas); el revestimiento sinovial carece de una membrana basal, lo que le permite un
intercambio más fluido entre la sangre y el líquido sinovial. El cartílago hialino carece de irrigación sanguínea, así como drenaje linfático e inervación; está formado por agua
(70%), colágeno tipo II (10%), proteoglucanos (8%) y condrocitos.
Las enfermedades que destruyen el cartílago articular lo hacen mediante la activación de enzimas catabólicas y disminución de la producción de inhibidores → la liberación
de IL-1 y TNF desencadena un proceso de degradación, estos provienen de los condrocitos, sinoviocitos y células inflamatorios.
Artrosis. Sinónimo de osteoartritis o enfermedad degenerativa articular, es el tipo más frecuente de enfermedad articular y
una de las 10 condiciones invalidantes en los países desarrollados. Se caracteriza por la degeneración del cartílago articular,
lo que provoca un fracaso estructural y funcional de las articulaciones sinoviales. Si bien el término implica una entidad
inflamatoria, el infiltrado inflamatorio es muy leve. Se la considera una enfermedad del cartílago en individuos con
susceptibilidad genética. En la mayoría de los casos aparece de manera insidiosa, sin una causa aparente, como un
fenómeno ligado al envejecimiento (osteoartritis idiopática o primaria) → el compromiso suele ser oligoarticular, aunque
bien podría ser generalizada. En un 5% de los casos, la osteoartritis puede aparecer en individuos jóvenes con alguna
condición predisponente, tal como injurias articulares, deformidad congénita o enfermedades sistémicas: DBT, ocronosis,
hemocromatosis u obesidad mórbida (osteoartritis secundaria) → el compromiso suele ser de una o varias articulaciones
predispuestas.
– Patogenia. Los mecanismos que conducen a una osteoartritis son complejos y no totalmente conocidos, pero se
sabe que los condrocitos son los más afectados y que se desarrolla en varias fases:
1. Injuria de los condrocitos, que puede estar relacionada con el envejecimiento, factores genéticos y
bioquímicos.
2. Osteoartritis temprana, los condrocitos proliferan y secretan mediadores inflamatorios, colágeno,
proteoglicanos y proteasas que actúan remodelando la MEC cartilaginosa e inician cambios inflamatorios
secundarios en la membrana sinovial y en el hueso subcondral.
3. Osteoartritis tardía, la injuria repetida y la inflamación crónica lleva a la pérdida de condrocitos y de
cartílago, así como a cambios extensos del hueso subcondral.
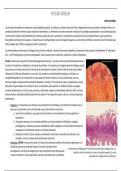
– Morfología. MICRO: En las primeras fases de la artrosis los condrocitos proliferan formando conglomerados y en
simultáneo aumenta el contenido de agua en la matriz y disminuye el de
A. Demostración histológica de la fibrilación característica del cartílago articular. B.
proteoglucanos. Las fibras de colágeno tipo II que normalmente están dispuestas de
Superficie articular esclerótica con hueso subcondral expuesto (1), quiste
manera horizontal en la zona superficial se escinden, formando fisuras y hendiduras subcondral (2) y cartílago articular residual (3).
, en la superficie articular. A largo plazo, los condrocitos mueren y se deprenden porciones de espesor total del cartílago. Los
fragmentos de cartílago y hueso subcondral desprendidos permanecen en la articulación, formando cuerpos libres (Ratones
articulares). La lámina de hueso subcondral expuesta se convierte en la nueva superficie articular → la fricción con la superficie
articular opuesta pule al hueso expuesto, dándole un aspecto de marfil pulido (osteoesclerosis). Son frecuentes las fracturas
pequeñas del hueso articular; el defecto creado por la fractura permite el desplazamiento del líquido sinovial a regiones
subcondrales → se forman quistes con pared fibrosa. La sinovial presenta usualmente un grado mínimo de congestión y fibrosis,
puede contener células inflamatorias dispersas. MACRO:
1. el desgaste del cartílago articular en los dedos de la mano puede producir dolor, hinchazón y con el tiempo formación de
brotes óseos. Si estos se forman en las articulaciones interfalángicas distales se les llaman nódulos de Heberden, pero si
aparecen en las articulaciones del centro de los dedos, se les llama nódulos de Bouchard. Los primeros aparecen con
mayor frecuencia en las mujeres.
2. Osteoartritis vertebral. Se observan excrecencias del lado izquierdo de la columna, correspondientes con una osteoartritis
degenerativa. También hay un grado menor de escoliosis
– Evolución clínica. La artrosis es una enfermedad gradual → en el caso de una artrosis primaria, los pacientes suelen permanecer
asintomáticos hasta los 50 años. En el caso de un paciente joven con manifestaciones claras de artrosis, se debe buscar una causa
subyacente. Los síntomas característicos son el dolor sordo y profundo que empeora con el uso, rigidez matutina, crepitación y
disminución de la amplitud del movimiento. Por lo general afecta a una sola articulación o a pocas articulaciones; las más
frecuentes son la rodilla, vertebras lumbares y cervicales bajas, la articulación interfalángicas proximales y distales de los dedos, la articulación carpometacarpiana
del pulgar y la primera articulación tarsometatarsiana. Con el paso del tiempo puede producir deformidad articular, pero a diferencia de la AR no produce
anquilosis.
Artritis reumatoide. Enfermedad inflamatoria crónica de origen autoinmune de curso lento e invariablemente progresivo, poliorgánica que compromete primordialmente
las diartrodias en forma simétrica con remisiones y exacerbaciones y cuyas manifestaciones clínicas varían desde formas muy leves a otras muy intensas, destructivas y
mutilantes. La incidencia aumenta en la segunda a cuarta décadas de vida y es tres veces más frecuente en la mujer que en el hombre. También son más propensos a
desarrollar una AR pacientes con anticuerpos HLA-DR4 y HLA-DR1 (presentes en caucásicos y asiáticos). Se afectan primero las articulaciones pequeñas de las manos:
falanges y muñecas, así como los tobillos.
– Patogenia.
o Inmunidad celular. Los linfocitos TCD4 pueden iniciar la rta autoinmune en la AR mediante la reacción con un artritrógeno, probablemente uno microbiano
o autoantígeno. Los linfocitos T producen citoquinas que estimulan a otras células inflamatorias para causar lesión tisular, como IFN, IL-7, TNF, IL-1 Y RANKL
→ promueven la secreción de proteasas que destruyen el cartílago hialino y la resorción ósea.
o Inmunidad humoral. La sinovial de la AR contiene centros germinales con folículos secundarios y numerosas células plasmáticas que producen anticuerpos,
algunos dirigidos contra autoantígenos; muchos de estos anticuerpos están dirigidos contra los péptidos citrulinados (CCP). En la AR se depositan complejos
inmunes en las articulaciones que contienen fibrinógeno citrulinado, colágeno de tipo II, vimentina → anticuerpos contra estos péptidos son marcadores
diagnósticos y pueden estar implicados en la lesión articular. Además, cerca del 80% de los pacientes tienen anticuerpos séricos IgM o IgA que se unen a
porciones Fc de su propia IgG= anticuerpos conocidos como FACTOR REUMATOIDE (tener presente que no es un marcador específico o sensible de AR).
ARTICULACIONES
Las articulaciones permiten el movimiento y dan estabilidad mecánica, se clasifican en sólidas (sinartrosis)→ dan integridad estructural y permiten movilidad mínima y con
cavidad (sinoviales)→ permiten una gran amplitud de movimiento. Las membranas sinoviales presentan sinoviocitos A (macrófagos especializados en la actividad fagocítica)
y sinoviocitos B (similares a los fibroblastos que sintetizan ácido hialurónico y proteínas); el revestimiento sinovial carece de una membrana basal, lo que le permite un
intercambio más fluido entre la sangre y el líquido sinovial. El cartílago hialino carece de irrigación sanguínea, así como drenaje linfático e inervación; está formado por agua
(70%), colágeno tipo II (10%), proteoglucanos (8%) y condrocitos.
Las enfermedades que destruyen el cartílago articular lo hacen mediante la activación de enzimas catabólicas y disminución de la producción de inhibidores → la liberación
de IL-1 y TNF desencadena un proceso de degradación, estos provienen de los condrocitos, sinoviocitos y células inflamatorios.
Artrosis. Sinónimo de osteoartritis o enfermedad degenerativa articular, es el tipo más frecuente de enfermedad articular y
una de las 10 condiciones invalidantes en los países desarrollados. Se caracteriza por la degeneración del cartílago articular,
lo que provoca un fracaso estructural y funcional de las articulaciones sinoviales. Si bien el término implica una entidad
inflamatoria, el infiltrado inflamatorio es muy leve. Se la considera una enfermedad del cartílago en individuos con
susceptibilidad genética. En la mayoría de los casos aparece de manera insidiosa, sin una causa aparente, como un
fenómeno ligado al envejecimiento (osteoartritis idiopática o primaria) → el compromiso suele ser oligoarticular, aunque
bien podría ser generalizada. En un 5% de los casos, la osteoartritis puede aparecer en individuos jóvenes con alguna
condición predisponente, tal como injurias articulares, deformidad congénita o enfermedades sistémicas: DBT, ocronosis,
hemocromatosis u obesidad mórbida (osteoartritis secundaria) → el compromiso suele ser de una o varias articulaciones
predispuestas.
– Patogenia. Los mecanismos que conducen a una osteoartritis son complejos y no totalmente conocidos, pero se
sabe que los condrocitos son los más afectados y que se desarrolla en varias fases:
1. Injuria de los condrocitos, que puede estar relacionada con el envejecimiento, factores genéticos y
bioquímicos.
2. Osteoartritis temprana, los condrocitos proliferan y secretan mediadores inflamatorios, colágeno,
proteoglicanos y proteasas que actúan remodelando la MEC cartilaginosa e inician cambios inflamatorios
secundarios en la membrana sinovial y en el hueso subcondral.
3. Osteoartritis tardía, la injuria repetida y la inflamación crónica lleva a la pérdida de condrocitos y de
cartílago, así como a cambios extensos del hueso subcondral.
– Morfología. MICRO: En las primeras fases de la artrosis los condrocitos proliferan formando conglomerados y en
simultáneo aumenta el contenido de agua en la matriz y disminuye el de
A. Demostración histológica de la fibrilación característica del cartílago articular. B.
proteoglucanos. Las fibras de colágeno tipo II que normalmente están dispuestas de
Superficie articular esclerótica con hueso subcondral expuesto (1), quiste
manera horizontal en la zona superficial se escinden, formando fisuras y hendiduras subcondral (2) y cartílago articular residual (3).
, en la superficie articular. A largo plazo, los condrocitos mueren y se deprenden porciones de espesor total del cartílago. Los
fragmentos de cartílago y hueso subcondral desprendidos permanecen en la articulación, formando cuerpos libres (Ratones
articulares). La lámina de hueso subcondral expuesta se convierte en la nueva superficie articular → la fricción con la superficie
articular opuesta pule al hueso expuesto, dándole un aspecto de marfil pulido (osteoesclerosis). Son frecuentes las fracturas
pequeñas del hueso articular; el defecto creado por la fractura permite el desplazamiento del líquido sinovial a regiones
subcondrales → se forman quistes con pared fibrosa. La sinovial presenta usualmente un grado mínimo de congestión y fibrosis,
puede contener células inflamatorias dispersas. MACRO:
1. el desgaste del cartílago articular en los dedos de la mano puede producir dolor, hinchazón y con el tiempo formación de
brotes óseos. Si estos se forman en las articulaciones interfalángicas distales se les llaman nódulos de Heberden, pero si
aparecen en las articulaciones del centro de los dedos, se les llama nódulos de Bouchard. Los primeros aparecen con
mayor frecuencia en las mujeres.
2. Osteoartritis vertebral. Se observan excrecencias del lado izquierdo de la columna, correspondientes con una osteoartritis
degenerativa. También hay un grado menor de escoliosis
– Evolución clínica. La artrosis es una enfermedad gradual → en el caso de una artrosis primaria, los pacientes suelen permanecer
asintomáticos hasta los 50 años. En el caso de un paciente joven con manifestaciones claras de artrosis, se debe buscar una causa
subyacente. Los síntomas característicos son el dolor sordo y profundo que empeora con el uso, rigidez matutina, crepitación y
disminución de la amplitud del movimiento. Por lo general afecta a una sola articulación o a pocas articulaciones; las más
frecuentes son la rodilla, vertebras lumbares y cervicales bajas, la articulación interfalángicas proximales y distales de los dedos, la articulación carpometacarpiana
del pulgar y la primera articulación tarsometatarsiana. Con el paso del tiempo puede producir deformidad articular, pero a diferencia de la AR no produce
anquilosis.
Artritis reumatoide. Enfermedad inflamatoria crónica de origen autoinmune de curso lento e invariablemente progresivo, poliorgánica que compromete primordialmente
las diartrodias en forma simétrica con remisiones y exacerbaciones y cuyas manifestaciones clínicas varían desde formas muy leves a otras muy intensas, destructivas y
mutilantes. La incidencia aumenta en la segunda a cuarta décadas de vida y es tres veces más frecuente en la mujer que en el hombre. También son más propensos a
desarrollar una AR pacientes con anticuerpos HLA-DR4 y HLA-DR1 (presentes en caucásicos y asiáticos). Se afectan primero las articulaciones pequeñas de las manos:
falanges y muñecas, así como los tobillos.
– Patogenia.
o Inmunidad celular. Los linfocitos TCD4 pueden iniciar la rta autoinmune en la AR mediante la reacción con un artritrógeno, probablemente uno microbiano
o autoantígeno. Los linfocitos T producen citoquinas que estimulan a otras células inflamatorias para causar lesión tisular, como IFN, IL-7, TNF, IL-1 Y RANKL
→ promueven la secreción de proteasas que destruyen el cartílago hialino y la resorción ósea.
o Inmunidad humoral. La sinovial de la AR contiene centros germinales con folículos secundarios y numerosas células plasmáticas que producen anticuerpos,
algunos dirigidos contra autoantígenos; muchos de estos anticuerpos están dirigidos contra los péptidos citrulinados (CCP). En la AR se depositan complejos
inmunes en las articulaciones que contienen fibrinógeno citrulinado, colágeno de tipo II, vimentina → anticuerpos contra estos péptidos son marcadores
diagnósticos y pueden estar implicados en la lesión articular. Además, cerca del 80% de los pacientes tienen anticuerpos séricos IgM o IgA que se unen a
porciones Fc de su propia IgG= anticuerpos conocidos como FACTOR REUMATOIDE (tener presente que no es un marcador específico o sensible de AR).